EL TRASTORNO OBSESIVO-COMPULSIVO DE LA PERSONALIDAD
El trastorno obsesivo-compulsivo de la personalidad (TOCP) es muy común, sobre todo en hombres, en la cultura occidental actual (American Psychiatric Association, 1987). Esto se debe en parte al alto valor que la sociedad atribuye a la expresión moderada de algunas de las características de este estilo de personalidad, como la atención a los detalles, la autodisciplina, el control emocional, la perseverancia, la confiabilidad y la urbanidad. Pero en algunos individuos, esas características adquieren una forma tan extrema que generan un deterioro funcional significativo o malestar subjetivo. Cuando existe un trastorno de la personalidad diagnosticable, el individuo obsesivo es rígido, perfeccionista, dogmático, rumiador, moralista, inflexible, indeciso y está emocional y cognitivamente bloqueado.
Según Carr (1974), Esquirol fue quien primero escribió sobre el TOCP, en la primera parte del siglo XX. Después, este trastorno ha sido una de las esferas primordiales de interés en el campo de la salud mental durante el siglo XX. Freud (1908/1963) y algunos otros psicoanalistas (Abraham, 1921/1953; Jones, 1919/1961) fueron lo primeros en desarrollar una teoría y una forma de tratamiento explícitas para esos individuos. Existió alguna confusión con los términos «obsesión» y «compulsión», porque los primeros analistas los emplearon para designar conductas patológicas sintomáticas específicas y también un tipo de trastorno de la personalidad. Tanto a la neurosis, o trastorno obsesivo-compulsivo del Eje I (según la denominación del DSM-III-R), como al trastorno de la personalidad (ahora TOCP de Eje II) se les atribuyó por hipótesis un origen en la etapa anal del desarrollo (de 1 a 3 años) y en una inadecuada educación de esfínteres.
Los síntomas del trastorno obsesivo-compulsivo son obsesiones (que consisten en pautas de pensamiento persistentes y ritualizadas) y compulsiones (pautas de conducta también persistentes y ritualizadas). El TOCP, o carácter anal, se caracteriza por los siguientes rasgos de la personalidad: obstinación, orden y economía, o una combinación de obsesiones y compulsiones. La hipótesis es que esos rasgos de personalidad se han desarrollado a partir de los mismos conflictos y emplean los mismos mecanismos de defensa (regresión, formación reactiva, ritualización, aislamiento y anulación) que subyacen en los síntomas del trastorno obsesivo-compulsivo. No obstante, los rasgos de personalidad se reflejan en el estilo general de la personalidad, egosintónico, y no en conductas sintomáticas específicas. Según Fenichel (1945), no se conocen las razones por las que una persona desarrolla un TOCP mientras otra presenta obsesiones o compulsiones específicas. Pero es posible que el trastorno de la personalidad represente una detención del desarrollo, mientras que los síntomas obsesivos o compulsivos indican una regresión a la etapa anal de la maduración psicosexual.
Wilhelm Reich es otro teórico de la escuela psicoanalítica que escribió sobre el trastorno obsesivo-compulsivo, o sobre las «máquinas vivientes», que es como él denominó a los pacientes obsesivo-compulsivos (Reich, 1945, pág. 215). También para él el trastorno se debía a una educación de esfínteres impartida por padres rígidos y punitivos durante la etapa anal del desarrollo. En razón de esto, el niño desarrolla un superyó o conciencia moral muy estricta, que más tarde conduce a un control excesivo y al conflicto en la expresión de los impulsos, deseos o emociones. Reich creía que esa temprana pauta del desarrollo generaba algunas características que veía en los pacientes con TOCP: culpa, necesidad de control, pasión de coleccionista, inhibición, sentido pedante del orden y reserva en la manifestación de sentimientos.
Harry Stack Sullivan, psicoanalista heterodoxo, escribió sobre el TOCP desde una perspectiva un tanto diferente (Sullivan, 1956). Sullivan elaboró la teoría del psicoanálisis interpersonal. Creía que los problemas psicológicos derivaban de la relación con los demás, y no de fijaciones en las diversas etapas del desarrollo psicosexual, como pensaban los freudianos. A juicio de Sullivan el problema primordial de las personas con TOCP es su nivel extremadamente bajo de autoestima. Según su hipótesis, el origen está en un ambiente familiar en el que hay mucha ira y odio, pero en su mayor parte se hallan ocultos detrás de un amor y una delicadeza superficiales. A causa de esto, el obsesivo aprende lo que Sullivan llama «magia verbal». Se usan las palabras para enmascarar o excusar el verdadero estado de cosas (por ejemplo, «Esta paliza me duele a mí más que a ti»). Los obsesivos aprenden a basarse abiertamente en las palabras y en las reglas externas como guías de la conducta. No desarrollan aptitudes emocionales e interpersonales; suelen evitar la intimidad por miedo a que los conozcan.
Otro psicoanalista heterodoxo que subrayó la importancia de la baja autoestima en el TOCP fue Andras Angyal (1965). Angyal, como Sullivan, creía que la base de las disfunciones del obsesivo es la conducta errática, a menudo contradictoria, de sus progenitores. Las acciones y sentimientos de los padres suelen contradecir sus palabras, o bien se comportan de modos incoherentes, aparentemente irracionales: por ejemplo, son afectuosos en un momento y fríos y distantes inmediatamente después. Las exigencias contradictorias de los padres y su fracaso obvio en la práctica de lo que predican crean confusión en el niño.
Un tercer psicoanalista heterodoxo que ha escrito ampliamente sobre el TOCP es León Salzman. Salzman afirma que:
[…] el dinamismo primordial en todos los casos obsesivo-compulsivos se pone de manifiesto como un intento de lograr el control de uno mismo y del propio ambiente para evitar o superar sentimientos angustiosos de desvalimiento (Salzman, 1973, pág. 27).
Salzman cree que esa pauta se exacerba por la tendencia del obsesivo a caer en los extremos. A menos que sienta que tiene el control, tiende a experimentar una falta total de control. El obsesivo trata de desarrollar su intelecto hasta alcanzar la omnisciencia. Esa necesidad de omnisciencia y perfección genera una falta de disposición para asumir riesgos, indecisión, posposición (para no cometer errores), rigidez, grandiosidad y malestar con la propia vida emocional, que es experimentada como fuera del control consciente.
Los teóricos conductistas han escrito muy poco sobre el TOCP; se han centrado más en las obsesiones y compulsiones específicas características del trastorno obsesivo-compulsivo del Eje I del DSM-III-R. Esto se debe principalmente a la concepción conductista del trastorno psicológico, que se considera consistente en patrones específicos y aprendidos de conducta inadaptada, y a la incredulidad general del conductismo en lo que se refiere a la existencia de estilos o rasgos de personalidad amplios y estables.
Millón (1981; Millón y Everly, 1985) ha escrito sobre el TOCP desde la perspectiva de la teoría biosocial del aprendizaje. En esta teoría se intenta integrar la teoría biológica del aprendizaje con enfoques psicoanalíticos para comprender el desarrollo de la personalidad. Millón sostiene que el obsesivo se puede describir del mejor modo con una palabra: «conformarse». El obsesivo habría sido educado por padres excesivamente controladores que le castigaban por comportarse con autonomía o de algún modo que ellos desaprobaban, de modo que el niño nunca llegó a desarrollar una identidad separada y se conduce en la vida conformándose a normas parentales internalizadas estrictas, así como a las normas de quienes lo rodean.
Sobre el TOCP se han realizado pocas investigaciones definitivas. Hasta ahora, la mayor parte de lo que se sabe sobre este trastorno proviene del trabajo clínico. Existen muchas pruebas de que el TOCP es realmente una entidad clínica específica. De varios análisis factoriales se desprende que los diversos rasgos que según la hipótesis caracterizan al TOCP tienden a aparecer juntos (Hill, 1976; Lazare, Klerman y Armor, 1966; Torgerson, 1980). Pero son pocas las pruebas de que el trastorno tenga su origen en una educación de esfínteres inadecuada, como lo postula la teoría psicoanalítica (Pollack, 1979). Adams (1973), trabajando con niños obsesivos, encontró que lo padres tenían algunos rasgos obsesivos, como ser estrictos y controladores, excesivamente exigentes, carecer de empatía y desaprobar la expresión espontánea de afecto. Aún no se ha determinado qué porcentaje de niños con rasgos de personalidad obsesivo-compulsiva se convierten en adultos con TOCP.
Empezamos a disponer de algunas investigaciones sobre las bases genéticas fisiológicas del TOCP. En un estudio de Clifford, Murray y Fulker (1980) se encontró una correlación de los rasgos obsesivos, medidos con la escala de rasgos del Inventario de la Obsesión de Layton, significativamente más alta en una muestra de gemelos monocigóticos que en una muestra de gemelos dicigóticos. En otro estudio, Smokler y Shevrin (1979) examinaron los estilos de personalidad histriónico y obsesivo en relación con la hemisfericidad cerebral reflejada por los movimientos oculares laterales. Estos autores hallaron que los sujetos obsesivos miraban predominantemente hacia la derecha, lo que indicaba un grado más alto de activación del hemisferio izquierdo, mientras que los histriónicos miraban predominantemente hacia la izquierda. El hemisferio izquierdo ha sido asociado con el lenguaje, el pensamiento analítico y la razón —que son las actividades probables en el obsesivo—. El hemisferio derecho se ha asociado con la imaginación y el pensamiento sintético.
Según Beck, Rush, Shaw y Emery (1979):
La teoría cognitiva tiene la base teórica subyacente de que el afecto y la conducta de un individuo están en gran medida determinados por el modo como estructura el mundo. Sus cogniciones (acontecimientos verbales o pictóricos en su corriente de conciencia) se basan en actitudes o supuestos (esquemas) desarrollados a partir de experiencias previas (pág. 3).
El primer teórico que escribió extensamente sobre el TOCP desde el punto de vista primordialmente cognitivo fue David Shapiro. Shapiro, formado como psicoanalista, elaboró sus concepciones a causa de su insatisfacción con la teoría psicoanalítica de los trastornos de la personalidad. Este autor delineó la estructura y las características de algunos de los que denominó «estilos neuróticos». Según él:
[…] el estilo general del pensamiento (de una persona) puede considerarse una matriz en la que cristalizan los diversos rasgos, síntomas y mecanismos de defensa (Shapiro, 1965, pág. 2)
Más tarde escribió que:
[…] la concepción de la conducta sintomática como un reflejo del modo característico como los individuos piensan y ven las cosas es en cierto sentido no sólo diferente de la concepción dinámica tradicional, sino directamente opuesta a ella (Shapiro, 1981, págs. 3-4).
Aunque sin presentar una teoría amplia del TOCP, Shapiro examina lo que considera tres de sus características primordiales. La primera es un estilo de pensamiento rígido, intenso, concentrado. Shapiro encuentra que las cogniciones de los obsesivos muestran una elevada dependencia con respecto al estímulo, lo que es similar en cierto modo a lo que ocurre en personas que tienen algún daño cerebral orgánico. Están continuamente atentos y concentrados; pocas veces dejan vagar su atención, por lo cual tienden a resolver bien las tareas técnicas y detalladas pero pocas veces se asombran, y no disciernen bien las cualidades más globales y sutiles de las cosas, como por ejemplo el tono de una reunión social. Shapiro dice que los obsesivos presentan una «contraatención activa». La nueva información o las influencias externas les distraen o perturban, y tratan activamente de que esas distracciones no penetren en el estrecho campo de su atención.
La segunda característica que Shapiro discute es la distorsión del sentido de la autonomía. Para el obsesivo,
[…] el autocontrol está distorsionado; no tiene el sentido normal de elección voluntaria y deliberada, de acción intencional, sino de un control autoconsciente de toda acción, del ejercicio de una continua presión y dirección voluntarias de sí mismo, semejantes a la de un supervisor y, por extraño que parezca, de un esfuerzo tendiente a dirigir a voluntad los propios deseos y emociones (Shapiro, 1965, págs. 36-37).
El aspecto fundamental de la experiencia del obsesivo es la cognición «se debe». Los obsesivos experimentan cualquier relajamiento de la actividad intencional y deliberada como impropia e insegura. Invocan la moral, la lógica, las costumbres sociales, la propiedad, las reglas de la familia y la conducta pasada en situaciones similares, para determinar lo que «se debe» hacer en un caso dado, y después actúan en consecuencia.
La característica final mencionada por Shapiro es la pérdida de la realidad o del sentido de convicción sobre el mundo. Como el obsesivo está en gran medida separado de sus deseos, preferencias y afectos, sus decisiones, acciones y creencias tienden a ser mucho más tenues que las de la mayoría de las personas. Esto conduce a diversas combinaciones de duda continua o dogmatismo, que son intentos alternativos de abordar este conflicto.
Guidano y Liotti (1983) son terapeutas cognitivos que han escrito sobre el TOCP. Sostienen que el perfeccionismo, la necesidad de certidumbre y una fuerte creencia de la existencia de una solución absolutamente correcta para los problemas humanos son las componentes inadaptadas que subyacen tanto en el TOCP como en la conducta ritualista del trastorno obsesivo-compulsivo del Eje I. Esas creencias llevan a dudar en exceso, a posponer toda acción, preocuparse demasiado por los detalles y a la incertidumbre en la toma de decisiones. Lo mismo que Sullivan y Angyal, Guidano y Liotti han encontrado que los obsesivos por lo general provienen de hogares en lo que recibieron mensajes muy mezclados, contradictorios, de por lo menos uno de los progenitores.
Los obsesivo-compulsivos se caracterizan por cierto contenido, estilo y estructura de sus procesos de pensamiento. Los pensamientos del obsesivo suelen ser irracionales y disfuncionales, y conducen a emociones, conductas y respuestas fisiológicas inadaptadas. Entre los pensamientos automáticos típicos del obsesivo-compulsivo se cuentan los siguientes:
Los pensamientos automáticos del obsesivo-compulsivo se basan en ciertos supuestos que él tiene sobre sí mismo y sobre el mundo. McFall y Wollersheim (1979), y Freeman, Pretzer y Simón (1990) han identificado algunos de los más importantes y problemáticos de esos supuestos. Entre los más comunes se cuentan los siguientes:
Los supuestos subyacentes explican las características importantes y menores del TOCP, y es necesario refutarlos para que estos clientes superen los efectos nocivos de su estilo. Además de tales supuestos, hay ciertas distorsiones cognitivas (es decir, errores sistemáticos en el procesamiento de la información) también características de este trastorno. Entre ellas está el pensamiento dicotómico, la tendencia a ver las cosas en términos de «todo o nada» y «blanco o negro». Esa es la tendencia en que se basan la rigidez, la posposición de decisiones y el perfeccionismo del obsesivo. Sin este estilo de pensamiento primitivo, global, el obsesivo percibiría los matices que son obvios para otras personas: las cosas pueden ser perfectas, excelentes, muy buenas, buenas, regulares, malas, muy malas, extremadamente malas. El obsesivo sería entonces capaz de tolerar el hecho de haber tomado una decisión imperfecta, porque de todos modos es buena. Para el pensamiento dicotómico una decisión imperfecta es por definición una decisión errónea y, como tal, intolerable.
Otra distorsión cognitiva en la que suele caer el obsesivo-compulsivo es la magnificación o el catastrofismo. Estos pacientes exageran muchísimo la importancia o las consecuencias de una imperfección o error. Si en un test obtienen menos del 100%, lo consideran un fracaso (en virtud del pensamiento dicotómico) pero además ven el «fracaso» como algo horrible, que tendrá graves consecuencias. Al obsesivo suele costarle calibrar la importancia real de lo hechos. Con frecuencia sufre la distorsión cognitiva complementaria de la minimización o insuficiente valoración de la importancia de una acción o hecho. Por ejemplo, quizá preste atención a que todos los detalles de un proyecto tengan una perfección total, pero no advierte que el proyecto en su conjunto está muy atrasado, lo que es mucho más importante y quizá perjudicial.
Una característica de muchos obsesivos es que piensan en términos de «debería» y «debo». Este estilo de pensamiento primitivo, absolutista y moralista los lleva a hacer lo que deberían o deben hacer según sus normas internalizadas estrictas, y no lo que desean hacer o es preferible que hagan. Cada tarea tiene entonces la fuerza de un imperativo que reemplaza a la presión de la volición personal como fuente primordial de la motivación. Si el obsesivo no hace lo que «debería» tiene que experimentar culpa y sentirse autocrítico. Además, si los otros no hacen lo que «deberían» merecen la ira y la condena. Karen Horney (1950) examinó con gran detalle este estilo de pensamiento, denominándolo «tiranía de los debería» (pág. 65). Beck (1967, 1976) y Ellis (1962) también han escrito sobre algunos de los problemas psicológicos que puede engendrar este modo de pensamiento.
Los criterios diagnósticos del DSM-III-R para el TOCP aparecen en la tabla 14.1:
TABLA 14.1. Criterios diagnósticos del DSM-III-R para el trastorno obsesivo-compulsivo de la personalidad
Una pauta generalizada de perfeccionismo e inflexibilidad, que se hace patente desde el inicio de la vida adulta y se da en diversos contextos. Esta pauta se caracteriza por al menos cinco de las siguientes características:
La evaluación y el diagnóstico de este trastorno no suelen ser difíciles si el clínico tiene presentes y observa sus diversas manifestaciones. En el primer contacto telefónico con el obsesivo, es posible detectar signos de rigidez o indecisión para acordar la primera entrevista. La indecisión del obsesivo se basa en el miedo a cometer un error, y no a desagradar o importunar al terapeuta, como sería el caso con un paciente dependiente. En el contacto personal, se advierte que el paciente es altisonante y formal, y no particularmente cálido o expresivo. Mientras trata de expresarse correctamente, el obsesivo suele rumiar mucho sobre cada tema; le puntualiza al terapeuta todos lo detalles y considera todas las opciones. A la inversa, quizás hable de manera lenta y dubitativa, lo que también se debe a su ansiedad por expresarse correctamente. El contenido del discurso del obsesivo se refiere mucho más a hechos e ideas que a sentimientos y preferencias. En la información histórica y actual sobre la vida del paciente, entre los posibles indicadores de TOCP se cuentan los siguientes: el paciente se ha criado en el tipo de ambiente familiar rígido y controlador al que nos hemos referido; no tiene relaciones interpersonales estrechas y no se confía a los demás; su profesión es técnica y exige atención a los detalles (ciencias económicas, derecho, ingeniería); no tiene actividades de tiempo libre, o bien éstas sirven a propósitos determinados, apuntan a metas y no sólo a procurar placer.
A veces es útil el empleo de tests psicológicos formales para diagnosticar el TOCP. El Inventario Clínico Multiaxial de Millón (Millón, 1983) fue creado específicamente para diagnosticar trastornos de la personalidad, y suele ayudar a comprender las diversas manifestaciones del TOCP. Las respuestas típicas a los tests proyectivos revelan mucha atención prestada a los pequeños detalles en el Rorschach, e historias largas, detalladas, moralizadoras en el Test de Apercepción Temática. Pero hay que evaluar si conviene dedicar tiempo y dinero a la realización de tests proyectivos, puesto que es probable que también sin ellos se llegue al diagnóstico y a la comprensión precisos del paciente.
El modo más simple y económico de diagnosticar el TOCP consiste en preguntarle directamente al paciente, sin tono crítico, si le parece que se le aplican los diversos criterios del DSM-III-R. La mayoría de los obsesivos están dispuestos a asentir a criterios tales como el de que no se sienten cómodos expresando afecto, o como el perfeccionismo y la dificultad para desprenderse de cosas viejas, aunque quizá no comprendan la relación entre esas características y los problemas que les han llevado a iniciar la terapia.
Los pacientes con TOCP recurren al terapeuta por una amplia variedad de problemas. Pero muy pocas veces o nunca piden ayuda por su trastorno de la personalidad, aunque en algunos casos tienen conciencia de que ciertos aspectos de su carácter, como el perfeccionismo excesivo, inciden en sus dificultades psicológicas.
El problema presentado más común de las personas con TOCP es alguna forma de ansiedad. El perfeccionismo, la rigidez y una conducta permanentemente gobernada por fórmulas imperativas predisponen al obsesivo a experimentar la ansiedad moderada crónica característica del trastorno por ansiedad generalizada. Muchos obsesivos se preocupan y se preguntan continuamente si se conducen lo bastante bien o están realizando las cosas de modo correcto. Esto suele conducir a los rasgos característicos de la indecisión y posposición de acciones, que son frecuentemente quejas presentadas. En ciertos obsesivos la ansiedad crónica se intensifica hasta convertirse en crisis de angustia si se encuentran en un conflicto severo entre su obsesividad y las presiones externas. Por ejemplo, si un obsesivo trabaja en un proyecto y progresa con mucha lentitud debido a su perfeccionismo, a pesar de que cuenta sólo con un lapso breve para completar la tarea, su ansiedad puede intensificarse hasta convertirse en angustia. El obsesivo suele comenzar a rumiar y preocuparse por los diversos síntomas físicos que acompañan a la angustia —como las palpitaciones o la respiración agitada—. Esto conduce al círculo vicioso a veces observable en los pacientes con trastorno por angustia: la mayor preocupación intensifica los síntomas concomitantes, lo cual genera mayor preocupación, y así sucesivamente.
Los pacientes con TOCP también padecen obsesiones y compulsiones específicas en un porcentaje superior al promedio. En un estudio realizado por Rasmussen y Tsuang (1986) se encontró que el 55 por ciento de una muestra de 44 pacientes con síntomas obsesivos o compulsivos tenía un TOCP.
Otro problema que se presenta comúnmente cuando existe este trastorno es la depresión, que puede tomar la forma del trastorno distímico o la depresión mayor unipolar. Los obsesivos suelen llevar una vida chata, aburrida, insatisfactoria, y padecer una depresión crónica moderada. Con el tiempo, algunos se percatan de ello, aunque no comprenden a qué se debe, y llegan a la terapia quejándose de anhedonia, aburrimiento, falta de energía y de no disfrutar la vida como parecen hacerlo otras personas. A veces los empuja a la terapia el cónyuge, que los ve deprimidos y deprimentes. Debido a su rigidez, perfeccionismo y fuerte necesidad de tener el control de sí mismos, de su ambiente y de sus emociones, los obsesivos son muy proclives a sentirse abrumados, desesperanzados y deprimidos cuando pierden el control de sus vidas y sus mecanismos habituales de control resultan ineficaces.
Los obsesivos suelen experimentar diversos trastornos psicosomáticos. Están predispuestos a desarrollar esos problemas a causa de los efectos físicos de su estado de activación y excitación continuas. Es frecuente que padezcan dolor de cabeza o de espalda, estreñimiento o úlcera. También es posible que tengan personalidades de Tipo A, con mayor riesgo de problemas cardiovasculares, en particular si a menudo sienten cólera y hostilidad. Los pacientes con estos trastornos suelen ser derivados a la terapia por sus médicos, pues lo común es que el obsesivo piense que esos problemas tienen causas físicas. Puede resultar difícil conseguir que comprendan y reconozcan los aspectos psicológicos de sus patologías.
Algunos pacientes con TOCP se presentan con trastornos sexuales. La incomodidad que al obsesivo le provocan las emociones, la falta de espontaneidad, el control excesivo y la rigidez no favorecen una expresión libre y cómoda de su sexualidad. Las disfunciones sexuales comunes que experimenta el obsesivo son deseo sexual inhibido, incapacidad para llegar al orgasmo, eyaculación precoz y dispareunia.
Por último, los obsesivos llegan a la terapia incitados por otros, que tienen problemas en el trato con ellos. Un cónyuge inicia a veces una terapia de pareja a causa del malestar que le provoca la inaccesibilidad emocional, la adicción al trabajo o el escaso tiempo que el obsesivo dedica a la familia. Es posible que una familia con un progenitor obsesivo recurra a la terapia por el estilo rígido y estricto con los hijos, que puede conducir a luchas crónicas con ellos. A veces el director de una empresa envía a terapia a un empleado obsesivo por su continua posposición de decisiones y tareas o su incapacidad para las relaciones interpersonales vinculadas al trabajo.
La meta general de la terapia con estos pacientes es ayudarles a modificar o reinterpretar los supuestos problemáticos subyacentes, para que cambien la conducta y las emociones. La terapia comienza centrándose en el problema presentado. Los terapeutas cognitivos están por lo general mucho más dispuestos que los terapeutas psicodinámicos. Estos últimos centran mucho más su atención en los factores inconscientes. Si el paciente empieza quejándose de ansiedad, dolor de cabeza o impotencia, el terapeuta cognitivo por lo general aborda esos problemas. A veces el obsesivo exterioriza más sus quejas —por ejemplo, «Mis supervisores son muy críticos con mi trabajo, sin ninguna razón»—. Con este tipo de presentación del problema, el trabajo suele ser más difícil. No obstante, también en este caso se puede tratar la queja presentada, estableciendo con claridad que, como la terapia no podrá cambiar directamente la conducta de los supervisores, la meta tendrá que ser modificar la conducta del paciente de un modo tal que lleve a esos supervisores a actuar de otra manera.
Como en todas las terapias, es importante empezar estableciendo rapport con el paciente. Esto puede resultar difícil con los obsesivos a causa de su rigidez, de la incomodidad que les producen las emociones y de la tendencia a subestimar la importancia de las relaciones interpersonales. La terapia con el obsesivo tiende a ser de un tipo más «práctico» y centrado en el problema, con menos énfasis en el apoyo emocional y la relación. El rapport suele basarse en el respeto que el paciente le tiene a la capacidad del terapeuta, así como en la creencia de que el terapeuta respeta al paciente y puede serle útil. Es perjudicial que en la terapia se intente demasiado pronto una relación emocional más estrecha de lo que el obsesivo tolera sin incomodidad; el resultado suele ser un abandono precoz del tratamiento. Este tema es examinado más extensamente en el artículo de Beck (1983) sobre el tratamiento de la depresión autónoma.
Los obsesivos suscitan en el terapeuta diversas reacciones emocionales. Algunos terapeutas encuentran que estos pacientes son algo áridos y aburridos por su falta general de emotividad, y en particular por su tendencia a fijarse en los aspectos fácticos de los acontecimientos, en detrimento de su tonalidad afectiva. También pueden exasperar por su lentitud y por la atención que dedican a los detalles, sobre todo cuando el terapeuta valora la eficiencia y la orientación hacia metas. Algunos terapeutas gustan de la idealización y la dependencia que muchos pacientes desarrollan en la terapia, pero el obsesivo no tiende a establecer este tipo de relación terapéutica, por lo cual les resulta menos gratificante. Hay obsesivos que en la terapia hacen un acting out de sus necesidades de control, sea de manera directa o pasivo-agresiva. Por ejemplo, cuando se les asigna una tarea, dicen que ese encargo está fuera de lugar o es estúpido, o bien lo aceptan pero lo olvidan o no tienen tiempo para cumplir. Estos pacientes pueden provocar ira y frustración, o generar conflictos relacionados con la propia necesidad del terapeuta de tener el control.
Las reacciones del terapeuta proporcionan a veces información valiosa sobre los pacientes obsesivos y las fuentes de sus dificultades. No obstante, el terapeuta debe basarse en las necesidades y problemas que presenta el paciente, y no tratar de cambiarlo de acuerdo con sus propios valores. Por ejemplo, un paciente obsesivo puede ser mucho menos expresivo de lo que el terapeuta considera psicológicamente sano, sin que para ese paciente tal hecho sea una fuente de dificultades significativas o de malestar subjetivo.
En la terapia cognitiva es vital que al paciente se le presente muy pronto el modelo cognitivo, según el cual los sentimientos y conductas se basan en la percepción de los hechos de la vida, en lo que se piensa sobre ellos y en los significados que se les atribuye. Esto se puede demostrar estando alerta a cualquier cambio de afectos que se produzca en la sesión, y preguntándole al paciente qué pensó inmediatamente antes. Otra demostración consiste en describir, por ejemplo la situación de alguien que espera a un amigo que se retrasa, listando las diversas emociones que experimenta mientras tanto —ira, ansiedad o depresión—, y relacionándolas con los pensamientos que probablemente las producen: «¿Cómo se atreve a hacerme esperar?», «Quizá tuvo un accidente» o «Esto no hace más que demostrar que no le gusto a nadie».
Además de enseñarles a los pacientes la teoría cognitiva de la emoción, al principio de la terapia cognitiva es importante establecer sus metas, que desde luego están relacionadas con los problemas planteados y que en el caso del obsesivo son del tipo «realizar a tiempo las tareas en la empresa», «no sufrir más dolores de cabeza por tensión» o «tener orgasmos». Hay que ser concreto en la enumeración de las metas; es más difícil trabajar con metas generales tales como «no estar deprimido». Si al paciente le preocupa sobre todo su depresión, hay que fragmentarla en sus diversos aspectos —por ejemplo, no poder levantarse por la mañana o no conseguir terminar nada— para trabajar eficazmente sobre el trastorno.
Después de establecidas las metas que el paciente y el terapeuta consideran pertinentes y alcanzables, de mutuo acuerdo, se determina el orden en que serán abordadas, pues suele ser difícil y a menudo improductivo que se trabaje con todas a la vez. Dos criterios posibles para ese ordenamiento son la importancia de cada problema y la facilidad con que se puede resolver. Con frecuencia conviene obtener un éxito temprano y rápido, para reforzar la motivación del paciente y su fe en el proceso terapéutico. Después de determinar las zonas-problema, hay que identificar los pensamientos y esquemas automáticos asociados con ellas.
Por lo general, el problema sobre el que se trabaja es observado semanalmente entre sesiones, mediante un registro de pensamientos disfuncionales (Beck y otros, 1979). El registro de pensamientos disfuncionales le permite al paciente definir la situación, así como cuáles son sus sentimientos y pensamientos cuando se produce el problema. Un obsesivo que trabaja sobre la posposición de actividades, por ejemplo, registra que está realizando una tarea en la oficina, se siente ansioso, y piensa: «No quiero terminar esta tarea porque no podré realizarla a la perfección». Después de reunir algunos ejemplos análogos de pensamiento automático, el obsesivo ve con claridad que gran parte de su ansiedad y el hecho de que posponga sus tareas se deben al perfeccionismo. A continuación se determinan los supuestos o esquemas subyacentes a los diversos pensamientos automáticos. En el ejemplo del perfeccionismo, un supuesto subyacente posible es: «Para ser una persona valiosa no debo cometer errores». A continuación se ayuda al paciente a comprender cómo aprendió el esquema. Por lo general se ha desarrollado a partir de la interacción con sus padres o con otras figuras significativas, aunque a veces se basa más en normas culturales o se ha generado de un modo más peculiar del sujeto. La terapia consiste en orientar al paciente obsesivo para que identifique y comprenda las consecuencias negativas de esos supuestos o esquemas; luego se elaboran maneras de refutarlos, a fin de que dejen de controlar los sentimientos y la conducta produciendo los problemas tal como se manifiestan.
Dentro de la amplia estructura general de la terapia cognitiva, hay algunas técnicas específicas que son útiles con los pacientes obsesivo-compulsivos. Es importante estructurar las sesiones de terapia estableciendo una agenda con prioridades y utilizando técnicas de resolución de problemas; esto facilita el trabajo dadas algunas características del obsesivo —como la indecisión, la rumiación y la posposición—. La estructura obliga al paciente a escoger y trabajar con un problema específico hasta conseguir un nivel aceptable. Si al obsesivo le resulta difícil trabajar sobre la estructura, el terapeuta lo guía para que considere sus pensamientos automáticos y relacione cada dificultad con los problemas generales de la indecisión y la posposición. El «programa de actividad semanal» (Beck y otros, 1979), un formulario en el que el paciente proyecta hora por hora las actividades de la semana, es muy beneficioso para ayudarle a estructurar su vida y ser más productivo con menos esfuerzo.
Las técnicas de relajación y meditación suelen ser útiles, en razón de la ansiedad y los síntomas físicos, frecuentes en el obsesivo. Al principio al paciente le cuesta aplicar esas técnicas, porque cree que pasar media hora relajándose o meditando es una pérdida de tiempo. Un método terapéutico cognitivo utilizable para abordar las cuestiones de este tipo consiste en listar las ventajas y desventajas de una conducta o creencia específicas.
Una desventaja de las técnicas de relajación para el obsesivo es que toman tiempo; la ventaja es que después el paciente puede hacer más cosas porque está despejado y se siente menos ansioso.
Con estos pacientes suele ser útil realizar un experimento conductual (otra técnica específica de la terapia cognitiva). Por ejemplo, en lugar de cuestionar directamente una cierta creencia, el terapeuta adopta respecto de ella una actitud neutral, experimental. Si un hombre de negocios obsesivo piensa que no tiene tiempo para relajarse, el terapeuta le encarga intentar la relajación sólo algunos días, usando a veces una cinta grabada, y otras sin recurrir a ella; después se comparan los resultados. También es útil evaluar hasta qué punto el paciente disfruta de los días en los que hace relajación, en comparación con aquellos en los que no la hace. Los obsesivos tienden a valorar el placer mucho menos que la productividad. Suele ser terapéutico ayudarles a tomar conciencia de esto y evaluar con ellos los supuestos que están detrás de sus valores acerca del papel del placer en la vida.
Varias técnicas cognitivas y conductuales sirven para ayudar al paciente obsesivo a controlar su preocupación y rumiación crónicas. Una vez que ha aceptado que son disfuncionales, se le enseñan técnicas de distracción o detención del pensamiento, para reorientar sus procesos mentales. Si sigue creyendo que preocuparse es útil o productivo, quizás acepte hacerlo sólo durante cierto lapso en el curso del día, liberándose así por lo menos durante el resto de la jornada. El encargo de tareas graduales mediante la fragmentación de una meta o tarea en pasos definibles específicos también suele dar resultado. Sirve para contrarrestar el pensamiento dicotómico y el perfeccionismo; demuestra que la mayoría de las cosas se logran progresando poco a poco, y no haciéndolas a la perfección desde el principio.
El siguiente estudio de un caso ilustra el empleo de la terapia cognitiva con un paciente obsesivo-compulsivo. El señor S. era un ingeniero blanco de 45 años, casado y con un hijo de 10 años.
Recurrió a la terapia cognitiva después de la exacerbación de un problema que tenía desde mucho tiempo antes: un dolor muscular severo en la espalda, el cuello y los hombros. Padecía ese síntoma desde los 28 años. Al principio pensó que era puramente físico, pero el médico le aclaró que, si bien tenía una artritis leve en el cuello, ésa no podía ser la causa de un dolor de la magnitud del que estaba experimentando. En los diez años que siguieron, el señor S. fue periódicamente tratado por osteópatas, fisioterapeutas y quiroprácticos. Se le habían prescrito Valium y aspirina. Esos tratamientos lo aliviaron hasta cierto punto, pero a los 38 años tuvo un episodio de fuerte dolor y perdió tres meses de trabajo en un proyecto complicado e importante. Entonces comenzó a considerar seriamente la posibilidad de que el dolor de cuello y espalda estuviera relacionado con la tensión psicológica que estaba experimentando.
Durante los dieciocho meses que siguieron, el señor S. hizo una psicoterapia de orientación psicodinámica, que le pareció útil, pues le ayudó a comprender que su dolor de espalda expresaba tensión y ansiedad; también le aclaró algo más ciertos problemas de su historia familiar. Pero al finalizar esa terapia el señor S. seguía padeciendo algún grado de malestar casi todos los días. Periódicamente tenía episodios de tirones en los músculos de la espalda, con un gran dolor que duraba varios días. Durante unos años se manejó con técnicas de relajación, tomando aspirinas y tratándose ocasionalmente con un osteópata. Después de uno de esos episodios más severos, el señor S. decidió dirigirse al Centro de Terapia Cognitiva, sobre el que había leído algo en un artículo de revista.
Este paciente había nacido y había sido criado en el sur de los Estados Unidos. Tenía una hermana siete años mayor. Provenía de una familia de clase media, religiosa y conservadora. El padre era gerente de ventas. El señor S. lo describió como un hombre simpático, un tanto ansioso, con el que tenía una relación buena pero no muy estrecha. Se sentía mucho más próximo a su madre, ama de casa, y siempre le importó la opinión que ella tenía de él. De niño, la madre había estado muy ligada a su hijo. A él le gustaba eso, pero también la veía como una mujer muy crítica y un juez severo, con montañas de «se debe» sobre el modo como supuestamente correspondía comportarse. El señor S. recordó un incidente en particular. Cuando él estaba en primer grado, un amigo le había escrito una carta, y él intentó redactar la respuesta. No le resultó fácil hacerlo; sin que ella lo dijera explícitamente, tuvo la impresión de que la madre estaba insatisfecha y pensaba: «Tu amigo te ha escrito una carta. ¿Por qué no puedes hacerlo tú?».
El señor S. dijo que su infancia había sido razonablemente feliz. Pero en sexto grado empezó a preocuparse por su rendimiento escolar y social. En la escuela mantuvo controlada esa preocupación trabajando con mucho empeño (siempre temeroso de no hacerlo bien), posponiendo sus tareas y tratando de no pensar en lo que se suponía que estaba haciendo. Desde el punto de vista social se volvió introvertido, evitativo y emocionalmente pobre. Cuanto menos participaba y se expresaba, parecía correr menor riesgo de ser criticado o rechazado. Estas pautas de conducta se fortalecieron en la adolescencia.
Durante su segundo año de college, el señor S. padeció un alto grado de ansiedad por su incapacidad para rendir en el estudio a la altura de sus expectativas. Cada vez le resultaba más difícil realizar los trabajos escritos, porque le preocupaba que no estuvieran lo suficientemente bien. Además, se sentía muy solo y aislado, por estar lejos de casa y por su incapacidad para hacer amigos o tener una relación heterosexual en el college. Se volvió cada vez más pesimista sobre él mismo y su futuro; esto culminó en un episodio depresivo mayor, durante el cual perdió interés por cualquier actividad y pasaba durmiendo la mayor parte del tiempo. Ese estado se prolongó un par de meses, y determinó que el señor S. abandonara los estudios y se incorporara al Ejército. La mayor estructuración y el compañerismo del Ejército fueron buenos para él; se desenvolvió satisfactoriamente durante los tres años que estuvo en servicio. Entonces volvió a estudiar y obtuvo el título de ingeniero. Trabajaba como tal desde los 27 años, con un moderado éxito en su carrera. Cuando recurrió al tratamiento, realizaba algunas tareas administrativas y de supervisión; con ellas se sentía menos cómodo que en el trabajo de ingeniería, más estructurado, técnico y detallista, al que dedicaba la mayor parte del tiempo.
El señor S. nunca se sintió cómodo con las mujeres ni tuvo mucho éxito con ellas. A los 31 años le volvieron a presentar a una mujer que había tratado brevemente varios años antes. Ella le recordaba —lo que le sorprendió y halagó—, y empezaron a salir juntos. Se casaron un año más tarde, y al cabo de dos años tuvieron un hijo. El señor S. dijo que su matrimonio era bueno, pero en él no había tanta intimidad como le hubiera gustado. Con su mujer se sentía emocional y sexualmente limitado; comprendía que eso formaba parte del problema. El paciente no tenía amigos íntimos, pero participaba marginalmente en diversos grupos cívicos y en la iglesia.
La meta del señor S. en la terapia era eliminar, o por lo menos reducir considerablemente, el dolor que sufría en el cuello y la espalda. A diferencia de muchos pacientes psicosomáticos, ya había aceptado que los factores psicológicos desempeñaban una parte importante en su trastorno. El terapeuta examinó el modelo cognitivo con el señor S., que fue totalmente receptivo. La tarea que se le encomendó durante las primeras semanas fue la observación del dolor en el programa de actividades semanales; cada hora tenía que calificar de 1 a 10 la severidad de la molestia, anotando también lo que estaba haciendo en cada uno de esos momentos. Al principio, el paciente advirtió que el dolor era mayor por la noche, cuando estaba en su casa con la familia. Le costaba comprenderlo, pues por lo general disfrutaba de esos momentos de distensión. Pero la terapia reveló que ello se debía a que había aprendido muy bien a distraerse del dolor, y no advertía cómo iba aumentando durante el día. A veces la distracción es una técnica útil para los obsesivos, sobre todo con su pensamiento circular e improductivo. Pero en el caso del señor S. interfería en la evaluación del problema. Al tomar más conciencia del dolor, advirtió que comenzaba como una especie de hormigueo, una sensación de calor y quemadura, que se convertía en un dolor moderado primero, y severo después. Bajo un estrés prolongado, los músculos de su cuello y espalda se contracturaban, y tenía que quedarse en cama un par de días.
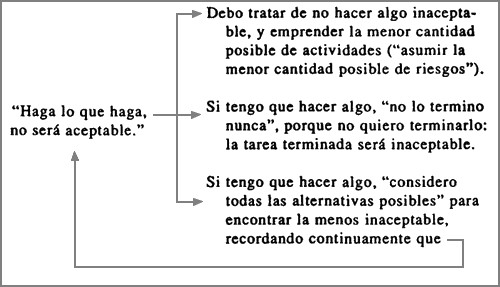
Después de que el señor S. aprendiera a observar con más atención su dolor, resultó claro que con la tensión muscular aparecían asociados tres tipos de situaciones: tener que realizar tareas o encargos; haber pospuesto y tener toda una lista de tareas incompletas pendientes, y la perspectiva de participar en reuniones sociales con personas desconocidas. El terapeuta y el señor S. decidieron trabajar inicialmente con la primera situación, pues se producía con mucha más frecuencia que la tercera, y la segunda (la posposición) era en gran medida una consecuencia de la primera. El paciente empezó a rellenar su registro de pensamientos disfuncionales cada vez que advertía cualquier tensión o dolor en la espalda, asociados con la realización de una tarea. Por ejemplo, una vez notó que sentía un dolor moderado mientras estaba de pie enjuagando los platos, antes de introducirlos en el lavavajilla. Pensaba que tenían que estar perfectamente limpios antes de ponerlos en la máquina, lo cual hacía la tarea estresante y prolongada. Reunió algunos ejemplos más de ese tipo, sin importancia en sí mismos, pero que le ayudaron a percibir que su perfeccionismo determinaba que durante el día numerosas tareas se volvieran fuentes del estrés que finalmente se manifestaba como dolor. Entonces empezó a buscar los supuestos o esquemas generales subyacentes en sus pensamientos automáticos. Como modelo de su conducta, el señor S. elaboró el diagrama de la figura 14.1:
FIGURA 14.1. Modelo del señor S. de su conducta

El terapeuta y él examinaron el significado de esa pauta de pensamiento y conducta.
Terapeuta: ¿De modo que experimenta mucho estrés cuando tiene que hacer algo, porque cree que, por más que se esmere, siempre será inaceptable?
Paciente: Sí, y creo que por eso tiendo a no tomar decisiones o a posponerlas, para no tener que enfrentarme con esos sentimientos.
Terapeuta: ¿Le da resultado para reducir el estrés?
Paciente: No. Aplazar una tarea sólo empeora las cosas. Me gusta pensar que soy una persona responsable, y realmente me fastidia no terminar un trabajo. Cuando pospongo mucho algo, luego sufro los peores episodios de dolor de espalda.
Terapeuta: Usted escribió en su diagrama que cree que lo que haga nunca será aceptable. ¿Por qué se deja perturbar por eso?
Paciente: ¿Qué quiere decir?
Terapeuta: ¿No sabe que algunas personas no hacen bien las cosas, o son juzgadas por alguien que considera que su trabajo es inaceptable, y sin embargo no se sienten mal?
Paciente: Sí, conozco personas así. Pero yo siento que soy inaceptable o deficiente como persona si no funciono a cierto nivel que por lo general no alcanzo.
De modo que según el esquema o creencia nuclear del señor S., si no funcionaba continuamente en un nivel muy alto era inaceptable como persona. Puesto que la creencia del paciente era su mayor parte condicional, y tenía pocas oportunidades de alcanzar el rendimiento suficiente como para ser aceptable, su síntoma principal (el estrés físico en la espalda) era una forma de ansiedad. No obstante, a veces se daba por vencido y llegaba a la conclusión de que, de todos modos, siempre sería inaceptable. En esos períodos, como en el college, se quedaba desvalido y se deprimía.
Después de descubrir la creencia nuclear del señor S., el centro de atención principal del tratamiento consistió en cambiarla, pues ésa era la fuente principal de los síntomas y también de su TOCP. A través del examen de dicha creencia en las sesiones siguientes, llegó a comprender mejor que había internalizado las normas elevadísimas que creía que su padre le aplicaba. Además se había vuelto muy autocrítico, del mismo modo que la madre le criticaba cuando él no satisfacía las expectativas que ella tenía; también daba por sentado que los demás serían muy críticos con él.
El terapeuta y el señor S. examinaron la validez de esas creencias, considerando en primer lugar si eran o no interpretaciones correctas del pasado. Como tarea a realizar en casa, el paciente listó todas las oportunidades que podía recordar en las que otras personas habían sido muy críticas con él, y también posibles razones alternativas de esa conducta. Sólo pudo recordar unas pocas situaciones de ese tipo, y la mayoría de ellas se habían producido con su sargento en el Ejército —un sargento que criticaba a todo el mundo—. Sin embargo, el señor S. pensaba que probablemente en muchas ocasiones otros lo censuraban sin decirle nada. A continuación, terapeuta y paciente examinaron lo que podían hacer respecto de esa creencia.
Terapeuta: De modo que le sigue pareciendo que lo censuran aunque haya encontrado muy pocas pruebas sólidas en el pasado de que esto sea realmente así…
Paciente: Sí. Aún pienso a menudo que a los demás no les agrada lo que hago, y entonces no me siento cómodo con ellos.
Terapeuta: ¿Cómo le parece que podrá comprobar si esas creencias que usted tiene son o no correctas?
Paciente: No lo sé.
Terapeuta: Bien, en general, si usted quiere saber cómo piensa otra persona, ¿qué hace?
Paciente: Le pregunto…
Terapeuta: ¿Y por qué entonces no pregunta en esas situaciones, para ver si es correcta su creencia de que los otros lo censuran?
Paciente: Supongo que podría hacerlo, pero quizás a ellos no les guste y no me digan la verdad.
Terapeuta: Es posible, pero casi siempre, según mi experiencia, si uno le pregunta a alguien qué es lo que siente, y si lo hace de forma tranquila y se muestra receptivo, consigue una respuesta sincera. Por ejemplo, ¿cómo podría preguntarle a su jefe qué piensa de usted y su trabajo?
Paciente: Podría decirle algo así: «Jack, te veo preocupado por algo. Hay algo que no te gusta en la marcha de mi proyecto».
Terapeuta: Sí, creo que ése sería un buen modo de abordar el tema. Le propongo una tarea para la semana que viene. Cada vez que piense que alguien censura lo que hace, pregúntele si es así, y registre la respuesta que esperaba y la que realmente le dieron. Paciente: De acuerdo, trataré de hacerlo.
Este es un ejemplo de experimento conductual para poner a prueba una creencia disfuncional específica. Durante las dos semanas siguientes, en varias ocasiones el señor S. les preguntó a otras personas lo que pensaban cuando él creía que tenían una opinión desfavorable sobre su actuación.
Descubrió que en todos los casos, salvo en uno, sus conjeturas sobre los pensamientos de los demás eran erróneas. Uno de sus superiores en el trabajo estaba realmente molesto con el señor S., pero porque se había atrasado en una tarea. Ese hecho le permitió comprender que lo que causaba problemas e insatisfacción era su forma de posponer las tareas, y no su aptitud.
El señor S., como muchos obsesivos, tenía la creencia de que retrasar las cosas era bueno, porque permitía hacerlas mejor. El terapeuta le hizo evaluar esa creencia, encargándole calificar de 1 a 10 su nivel de aptitud en diversas tareas. Después comparó su rendimiento promedio en las tareas que había realizado con retraso con su rendimiento en las que había realizado a tiempo. El rendimiento promedio era levemente mayor en las tareas que había realizado de inmediato; el señor S. lo atribuyó al mayor estrés que le provocaban las tareas que dejaba para más adelante.
Otra técnica que demostró su utilidad con el señor S. consistió en hacerle comparar los valores y normas que tenía para sí mismo con los que aplicaba a los demás. Pudo entonces comprender que era mucho más crítico y exigente consigo mismo, y estuvo de acuerdo en que no tenía mucho sentido esa duplicidad de valores. El terapeuta aprovechó para hacer que el paciente se preguntara, cuando aparecían sus pensamientos autocríticos, qué pensaría de su propia aptitud si él fuera otra persona. El señor S. encontró que esa técnica le ayudaba a ser más comprensivo y menos crítico consigo mismo. Sin embargo, esto no da resultado con muchos obsesivos que son tan críticos y exigentes con los otros como consigo mismo.
El terapeuta y el señor S. también identificaron las distorsiones cognitivas y los modos de pensamiento inadaptados más importantes y frecuentes. Entre ellos se contaban el pensamiento dicotómico («Si no realizo esta tarea a la perfección, el resultado será horrible»); la magnificación («Sería terrible que no hiciera bien esto»); y los enunciados del tipo «hay que» («Debo hacer esto a la perfección»). El paciente observó el uso de esas pautas con un registro de pensamientos disfuncionales, y percibió cómo elevaban su nivel de estrés y solían hacer descender su nivel de rendimiento.
A medida que el señor S. reconocía y comprendía cada vez mejor las distorsiones de sus procesos mentales, iba dando respuestas racionales más eficaces a sus pensamientos automáticos y quebrando las pautas cognitivas y conductuales habituales que le provocaban al dolor muscular. Se dedicaron dos sesiones a trabajar con la ansiedad social, también relacionada con el perfeccionismo y el miedo de ser un impresentable. Como resultado del progreso que ya había realizado en esas esferas, el señor S. comprobó que estaba experimentando menos ansiedad social, y siguió progresando gracias a las mismas técnicas que había aprendido para superar la ansiedad en la realización de tareas.
Después de quince sesiones distribuidas a lo largo de seis meses, el paciente experimentaba pocas veces el dolor de espalda, y cuando eso ocurría por lo general reconocía la fuente del estrés y sus pensamientos disfuncionales automáticos, que a continuación modificaba. En una sesión de seguimiento a los seis meses, el señor S. dijo que continuaba estando relativamente libre de dolor. Había pasado un fin de semana difícil a la espera de tener que pronunciar un discurso, pero logró controlar la situación, preparar el texto y presentarse ante la audiencia con éxito.
Es fácil que la mayoría de los pacientes se deslicen de nuevo hacia pautas cognitivas y conductuales con las que están familiarizados, y que son disfuncionales. Esto es sobre todo cierto con los pacientes con un trastorno de la personalidad, pues sus problemas están muy arraigados. La terapia cognitiva tiene la ventaja, sobre otras formas de terapia, de que aborda este problema. Se les explica a los pacientes con claridad y en un nivel consciente en qué consisten sus problemas, y se les enseñan modos eficaces de abordarlos. Aprenden a emplear herramientas tales como el registro de pensamientos disfuncionales automáticos, con las que se puede trabajar sobre las dificultades fuera del contexto de la terapia.
Al final del tratamiento es esencial advertirles a los pacientes que existe la posibilidad de la recaída y que deben estar alertas a las pequeñas recurrencias de los problemas que los llevaron a la terapia. Si esto ocurre, indica la necesidad de realizar algún trabajo más —sea con el terapeuta o bien a solas, empleando las herramientas adquiridas en la terapia—. Cuando la terapia termina, es importante que el terapeuta le diga al paciente que es algo corriente que se requieran sesiones ocasionales de refuerzo, de modo que no tendrá que avergonzarse por pedir asistencia si reaparece algún problema. La mayoría de los terapeutas cognitivos incorporan a la terapia sesiones periódicas de refuerzo después de haberse completado la parte principal del tratamiento.
De la experiencia clínica se desprende que la terapia cognitiva parece ser un tratamiento eficaz y eficiente del TOCP. A menudo el obsesivo responde muy bien a ciertos aspectos de esta terapia, entre ellos su carácter de tratamiento centrado en el problema, o el hecho de que emplee diversas formas de tareas para hacer en casa, y también su énfasis en la importancia de los procesos de pensamiento. Estos pacientes suelen preferir enfoques terapéuticos más estructurados y centrados en el presente, y no las terapias centradas en el proceso terapéutico y en la relación de transferencia como medios para lograr el cambio de personalidad (Juni y Semel, 1982).
Lamentablemente, por el momento no hay datos de investigaciones que verifiquen la validez de la terapia cognitiva —ni ninguna otra forma de tratamiento— en su aplicación al TOCP. Dado que es difícil reunir un número sustancial de obsesivos en cualquier centro de investigación, y dada la diversidad de problemas que estos pacientes presentan, quizá no resulte sencillo realizar estudios definitivos de los resultados que se obtienen con este trastorno.